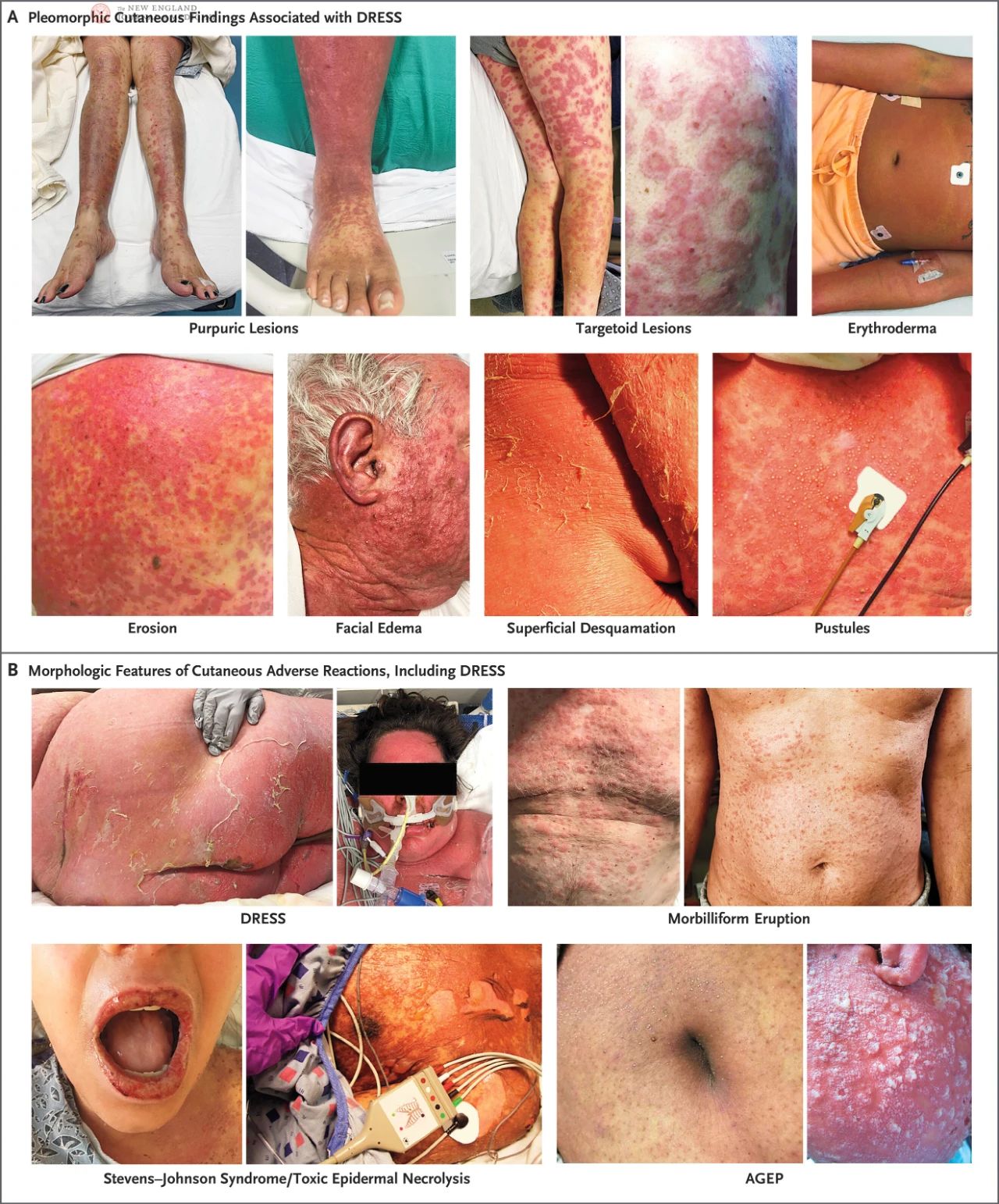
Léková reakce s eozinofilií a systémovými příznaky (DRESS), známá také jako syndrom hypersenzitivity vyvolané léky, je závažná kožní nežádoucí reakce zprostředkovaná T-buňkami, která se vyznačuje vyrážkou, horečkou, postižením vnitřních orgánů a systémovými příznaky po dlouhodobém užívání určitých léků.
Syndrom DRESS se vyskytuje přibližně u 1 z 1 000 až 1 z 10 000 pacientů užívajících léky, v závislosti na typu léku, který jej vyvolával. Většina případů DRESS byla způsobena pěti léky, seřazenými podle sestupného výskytu: alopurinol, vankomycin, lamotrigin, karbamazepin a trimethopridin-sulfamethoxazol. Ačkoli je DRESS relativně vzácný, představuje až 23 % kožních lékových reakcí u hospitalizovaných pacientů. Prodromální příznaky DRESS (léková reakce s eozinofilií a systémovými příznaky) zahrnují horečku, celkovou malátnost, bolest v krku, potíže s polykáním, svědění, pálení kůže nebo kombinaci výše uvedených příznaků. Po této fázi se u pacientů často objeví vyrážka podobná spalničkám, která začíná na trupu a obličeji a postupně se šíří a nakonec pokrývá více než 50 % kůže na těle. Otok obličeje je jedním z charakteristických rysů DRESS a může zhoršit nebo vést ke vzniku nového šikmého záhybu ušního lalůčku, což pomáhá odlišit DRESS od nekomplikované lékové vyrážky podobné spalničkám.
Pacienti s DRESS syndromem se mohou projevovat řadou lézí, včetně kopřivky, ekzému, lichenoidních změn, exfoliativní dermatitidy, erytému, terčovitě tvarovaných lézí, purpury, puchýřů, pustul nebo jejich kombinace. U stejného pacienta se může vyskytovat více kožních lézí současně nebo se mohou měnit s postupem onemocnění. U pacientů s tmavší pletí nemusí být časný erytém patrný, proto je třeba jej pečlivě vyšetřit za dobrého osvětlení. Pustuly se často vyskytují v oblasti obličeje, krku a hrudníku.
V prospektivní, validované studii Evropského registru závažných kožních nežádoucích účinků (RegiSCAR) se u 56 % pacientů s DRESS vyvinul mírný zánět a eroze sliznice, přičemž u 15 % pacientů došlo k zánětu sliznice postihujícímu více míst, nejčastěji orofarynx. Ve studii RegiSCAR měla většina pacientů s DRESS systémové zvětšení lymfatických uzlin a u některých pacientů zvětšení lymfatických uzlin dokonce předchází kožním příznakům. Vyrážka obvykle trvá déle než dva týdny a má delší dobu zotavení, přičemž hlavním příznakem je povrchová deskvamace. Kromě toho, ačkoli je to extrémně vzácné, existuje malý počet pacientů s DRESS, kteří nemusí být doprovázeni vyrážkou nebo eozinofilií.
Systémové léze DRESS syndromu obvykle postihují krev, játra, ledviny, plíce a srdeční systém, ale může být postižen téměř každý orgánový systém (včetně endokrinního, gastrointestinálního, neurologického, očního a revmatického systému). Ve studii RegiSCAR mělo 36 procent pacientů postižen alespoň jeden extrakutánní orgán a 56 procent mělo postiženy dva nebo více orgánů. Atypická lymfocytóza je nejčastější a nejčasnější hematologickou abnormalitou, zatímco eozinofilie se obvykle vyskytuje v pozdějších stádiích onemocnění a může přetrvávat.
Po kůži jsou játra nejčastěji postiženým orgánem. Zvýšené hladiny jaterních enzymů se mohou objevit před objevením se vyrážky, obvykle v mírnějším stupni, ale občas mohou dosáhnout až 10násobku horní hranice normálu. Nejčastějším typem poškození jater je cholestáza, následovaná smíšenou cholestázou a hepatocelulárním poškozením. Ve vzácných případech může být akutní selhání jater natolik závažné, že vyžaduje transplantaci jater. V případech DRESS s dysfunkcí jater jsou nejčastější patogenní třídou léků antibiotika. Systematický přehled analyzoval 71 pacientů (67 dospělých a 4 děti) s renálními následky souvisejícími s DRES. Ačkoli většina pacientů má současné poškození jater, 1 z 5 pacientů se projevil pouze s izolovaným postižením ledvin. Antibiotika byla nejčastějšími léky spojenými s poškozením ledvin u pacientů s DRESS, přičemž vankomycin způsobil 13 procent poškození ledvin, následovaný alopurinolem a antikonvulzivami. Akutní poškození ledvin bylo charakterizováno zvýšenou hladinou kreatininu v séru nebo sníženou rychlostí glomerulární filtrace a některé případy byly doprovázeny proteinurií, oligurií, hematurií nebo všemi třemi. Kromě toho se může vyskytnout pouze izolovaná hematurie nebo proteinurie, nebo dokonce žádná moč. 30 % postižených pacientů (21/71) podstoupilo substituční terapii ledvin a ačkoli mnoho pacientů obnovilo funkci ledvin, nebylo jasné, zda se vyskytly dlouhodobé následky. Postižení plic, charakterizované dušností, suchým kašlem nebo obojím, bylo hlášeno u 32 % pacientů s DRESS. Mezi nejčastější plicní abnormality při zobrazovacím vyšetření patřila intersticiální infiltrace, syndrom akutní respirační tísně a pleurální výpotek. Mezi komplikace patří akutní intersticiální pneumonie, lymfocytární intersticiální pneumonie a pleuritida. Vzhledem k tomu, že plicní DRESS je často chybně diagnostikována jako pneumonie, vyžaduje diagnóza vysoký stupeň bdělosti. Téměř všechny případy s postižením plic jsou doprovázeny dysfunkcí dalších solidních orgánů. V jiném systematickém přehledu mělo až 21 % pacientů s DRESS myokarditidu. Myokarditida se může objevit opozděně i měsíce poté, co ostatní příznaky DRESS odezní, nebo dokonce přetrvávat. Typy sahají od akutní eozinofilní myokarditidy (remise s krátkodobou imunosupresivní léčbou) až po akutní nekrotizující eozinofilní myokarditidu (mortalita více než 50 % a medián přežití pouze 3 až 4 dny). Pacienti s myokarditidou si často stěžují na dušnost, bolest na hrudi, tachykardii a hypotenzi, doprovázené zvýšenými hladinami myokardiálních enzymů, změnami na elektrokardiogramu a echokardiografickými abnormalitami (jako je perikardiální výpotek, systolická dysfunkce, hypertrofie ventrikulárního septa a biventrikulární selhání). Magnetická rezonance srdce může odhalit endometriální léze, ale definitivní diagnóza obvykle vyžaduje endometriální biopsii. Postižení plic a myokardu je u DRESS méně časté a minocyklin je jedním z nejčastějších indukujících látek.
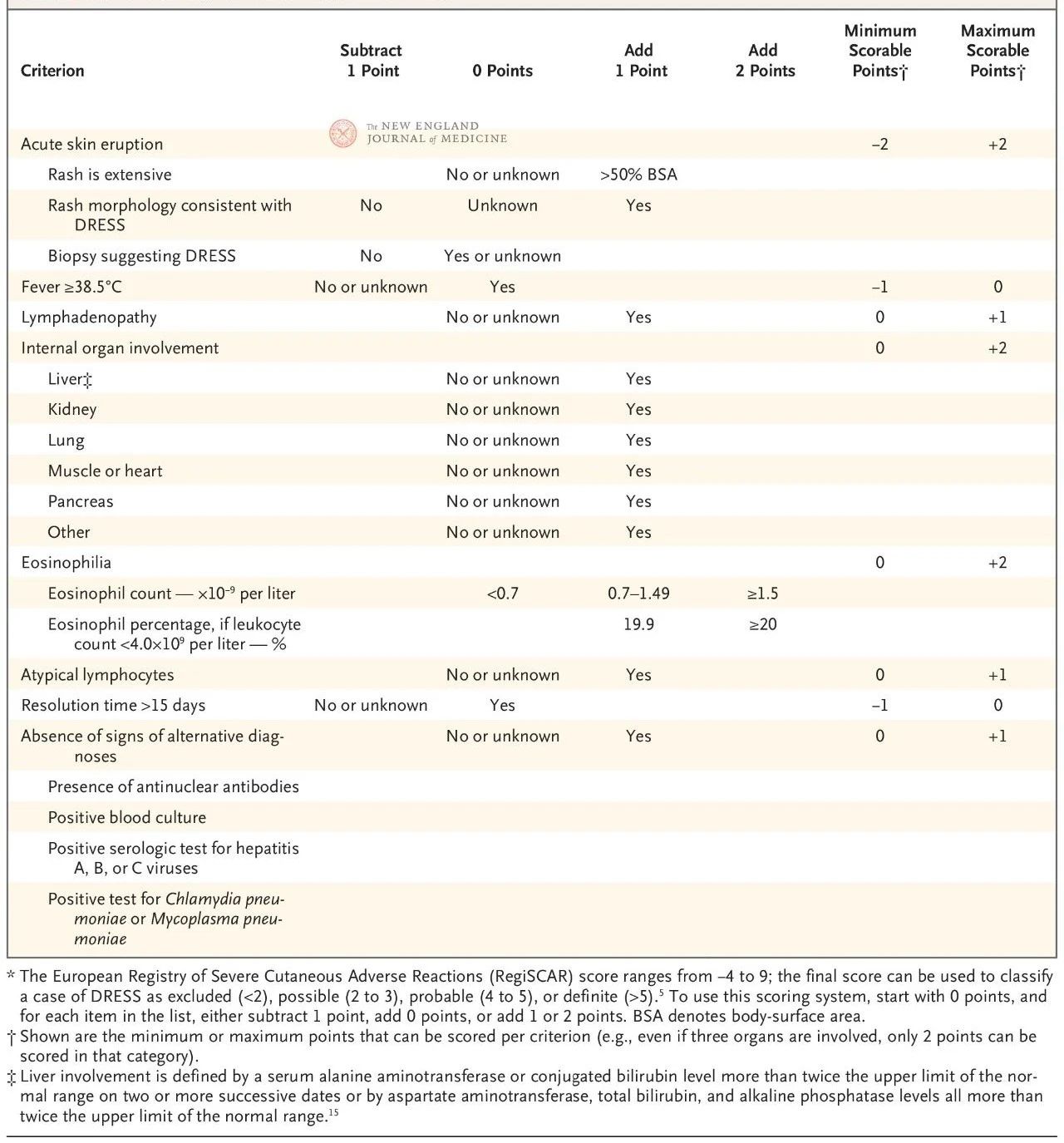
Evropský skórovací systém RegiSCAR byl validován a je široce používán pro diagnostiku DRESS syndromu (tabulka 2). Skórovací systém je založen na sedmi charakteristikách: tělesná teplota nad 38,5 °C; zvětšené lymfatické uzliny na alespoň dvou místech; eozinofilie; atypická lymfocytóza; vyrážka (pokrývající více než 50 % povrchu těla, charakteristické morfologické projevy nebo histologické nálezy odpovídající přecitlivělosti na léky); postižení extrakutánních orgánů; a prodloužená remise (více než 15 dní).
Skóre se pohybuje od -4 do 9 a diagnostickou jistotu lze rozdělit do čtyř úrovní: skóre pod 2 znamená žádné onemocnění, 2 až 3 znamená pravděpodobné onemocnění, 4 až 5 znamená velmi pravděpodobné onemocnění a více než 5 znamená diagnózu DRESS syndromu. Skóre RegiSCAR je obzvláště užitečné pro retrospektivní validaci možných případů, protože pacienti nemuseli plně splňovat všechna diagnostická kritéria na začátku onemocnění nebo nemuseli podstoupit kompletní vyšetření spojené se skóre.
DRESS je třeba odlišovat od jiných závažných kožních nežádoucích reakcí, včetně SJS a souvisejících onemocnění, toxické epidermální nekrolýzy (TEN) a akutního generalizovaného exfoliačního impetiga (AGEP) (obrázek 1B). Inkubační doba DRESS je obvykle delší než u jiných závažných kožních nežádoucích reakcí. SJS a TEN se vyvíjejí rychle a obvykle samy odezní během 3 až 4 týdnů, zatímco příznaky DRESS bývají přetrvávající. Ačkoli postižení sliznice u pacientů s DRESS může být nutné odlišit od SJS nebo TEN, léze ústní sliznice u DRESS jsou obvykle mírné a méně krvácející. Výrazný kožní edém charakteristický pro DRESS může vést ke katatonickým sekundárním puchýřům a erozi, zatímco SJS a TEN se vyznačují celovrstvou epidermální exfoliací s laterálním napětím, často s pozitivním Nikolského příznakem. Naproti tomu AGEP se obvykle objevuje hodiny až dny po expozici léku a rychle odezní během 1 až 2 týdnů. Vyrážka u AGEP je zakřivená a skládá se z generalizovaných pustul, které nejsou omezeny na vlasové folikuly, což se poněkud liší od charakteristik DRESS.
Prospektivní studie ukázala, že 6,8 % pacientů s DRESS syndromem mělo znaky SJS, TEN nebo AGEP, z nichž 2,5 % bylo považováno za pacienty s překrývajícími se závažnými kožními nežádoucími účinky. Použití validačních kritérií RegiSCAR pomáhá tyto stavy přesně identifikovat.
Kromě toho se běžné lékové vyrážky podobné spalničkám obvykle objevují během 1 až 2 týdnů po expozici léku (opětovná expozice je rychlejší), ale na rozdíl od DRESS syndromu nejsou tyto vyrážky obvykle doprovázeny zvýšenou hladinou transamináz, zvýšenou eozinofilií ani prodlouženou dobou zotavení z příznaků. DRESS je také třeba odlišit od jiných oblastí onemocnění, včetně hemofagocytární lymfomhistiocytózy, vaskulárního imunoblastického T-buněčného lymfomu a akutní reakce štěpu proti hostiteli.
Odborný konsenzus ani směrnice pro léčbu DRESS nebyly vyvinuty; stávající doporučení pro léčbu jsou založena na observačních datech a názorech odborníků. Chybí také srovnávací studie, které by vedly léčbu, takže léčebné přístupy nejsou jednotné.
Léčba léky způsobujícími jasné onemocnění
Prvním a nejdůležitějším krokem v léčbě DRESS je identifikace a vysazení léku, který s největší pravděpodobností vyvolává onemocnění. S tímto procesem může pomoci vytvoření podrobných lékových schémat pro pacienty. Díky lékovým schématům mohou lékaři systematicky dokumentovat všechny možné léky způsobující onemocnění a analyzovat časový vztah mezi expozicí léku a vyrážkou, eozinofilií a postižením orgánů. Pomocí těchto informací mohou lékaři vyfiltrovat lék, který s největší pravděpodobností spustí DRESS, a včas jej přestat užívat. Kromě toho se lékaři mohou také odvolávat na algoritmy používané k určení kauzality léků u jiných závažných kožních nežádoucích účinků.
Léky – glukokortikoidy
Systémové glukokortikoidy jsou primárním prostředkem k navození remise DRESS a léčbě recidivy. Přestože je konvenční počáteční dávka 0,5 až 1 mg/d/kg denně (měřeno v ekvivalentu prednisonu), chybí klinické studie hodnotící účinnost kortikosteroidů u DRESS, stejně jako studie o různých dávkováních a léčebných režimech. Dávka glukokortikoidů by neměla být svévolně snižována, dokud není pozorováno jasné klinické zlepšení, jako je zmírnění vyrážky, eozinofilní pénie a obnovení funkcí orgánů. Pro snížení rizika recidivy se doporučuje postupně snižovat dávku glukokortikoidů po dobu 6 až 12 týdnů. Pokud standardní dávka nezabere, lze zvážit „šokovou“ glukokortikoidní terapii, 250 mg denně (nebo ekvivalent) po dobu 3 dnů, s následným postupným snižováním.
U pacientů s mírnou formou DRESS mohou být vysoce účinné lokální kortikosteroidy účinnou možností léčby. Například Uhara a kol. uvedli, že 10 pacientů s DRESS se úspěšně zotavilo bez systémových glukokortikoidů. Protože však není jasné, kteří pacienti se mohou bezpečně vyhnout systémové léčbě, nedoporučuje se široké používání lokálních terapií jako alternativa.
Vyhněte se léčbě glukokortikoidy a cílené terapii
U pacientů s DRESS syndromem, zejména u těch s vysokým rizikem komplikací (jako jsou infekce) v důsledku užívání vysokých dávek kortikosteroidů, lze zvážit vyhýbací terapii kortikosteroidy. Ačkoli existují zprávy o tom, že intravenózní imunoglobulin (IVIG) může být v některých případech účinný, otevřená studie ukázala, že tato terapie má vysoké riziko nežádoucích účinků, zejména tromboembolie, což vede mnoho pacientů k přechodu na systémovou léčbu glukokortikoidy. Potenciální účinnost IVIG může souviset s jeho účinkem na eliminaci protilátek, což pomáhá inhibovat virovou infekci nebo reaktivaci viru. Vzhledem k vysokým dávkám IVIG však nemusí být vhodný pro pacienty s městnavým srdečním selháním, selháním ledvin nebo selháním jater.
Mezi další možnosti léčby patří mykofenolát, cyklosporin a cyklofosfamid. Inhibicí aktivace T-lymfocytů cyklosporin blokuje genovou transkripci cytokinů, jako je interleukin-5, čímž snižuje nábor eozinofilů a aktivaci T-lymfocytů specifických pro léky. Studie zahrnující pět pacientů léčených cyklosporinem a 21 pacientů léčených systémovými glukokortikoidy ukázala, že užívání cyklosporinu bylo spojeno s nižší mírou progrese onemocnění, zlepšenými klinickými a laboratorními parametry a kratší hospitalizací. Cyklosporin však v současné době není považován za léčbu první volby pro DRESS. Azathioprin a mykofenolát se používají hlavně k udržovací terapii, nikoli k indukční terapii.
K léčbě DRESS se používají monoklonální protilátky. Patří mezi ně mepolizumab, ralizumab a benazumab, které blokují interleukin-5 a jeho receptorovou osu, inhibitory Janus kinázy (jako je tofacitinib) a monoklonální protilátky proti CD20 (jako je rituximab). Mezi těmito terapiemi jsou léky proti interleukinu-5 považovány za dostupnější, účinnější a bezpečnější indukční terapii. Mechanismus účinnosti může souviset s časným zvýšením hladin interleukinu-5 u DRESS, které je obvykle indukováno lékově specifickými T buňkami. Interleukin-5 je hlavním regulátorem eosinofilů a je zodpovědný za jejich růst, diferenciaci, nábor, aktivaci a přežití. Léky proti interleukinu-5 se běžně používají k léčbě pacientů, kteří po použití systémových glukokortikoidů stále trpí eozinofilií nebo orgánovou dysfunkcí.
Délka léčby
Léčba DRESS syndromu musí být vysoce personalizovaná a dynamicky upravovaná podle progrese onemocnění a odpovědi na léčbu. Pacienti s DRESS obvykle vyžadují hospitalizaci a přibližně čtvrtina těchto případů vyžaduje intenzivní péči. Během hospitalizace jsou symptomy pacienta denně hodnoceny, provádí se komplexní fyzikální vyšetření a pravidelně se monitorují laboratorní ukazatele k posouzení postižení orgánů a změn eosinofilů.
Po propuštění je stále nutné týdenní následné vyšetření, aby se sledovaly změny stavu a včas upravoval léčebný plán. K relapsu může dojít spontánně během snižování dávky glukokortikoidů nebo po remisi a může se projevit jako samostatný příznak nebo lokální orgánová léze, proto je nutné pacienty dlouhodobě a komplexně sledovat.
Čas zveřejnění: 14. prosince 2024