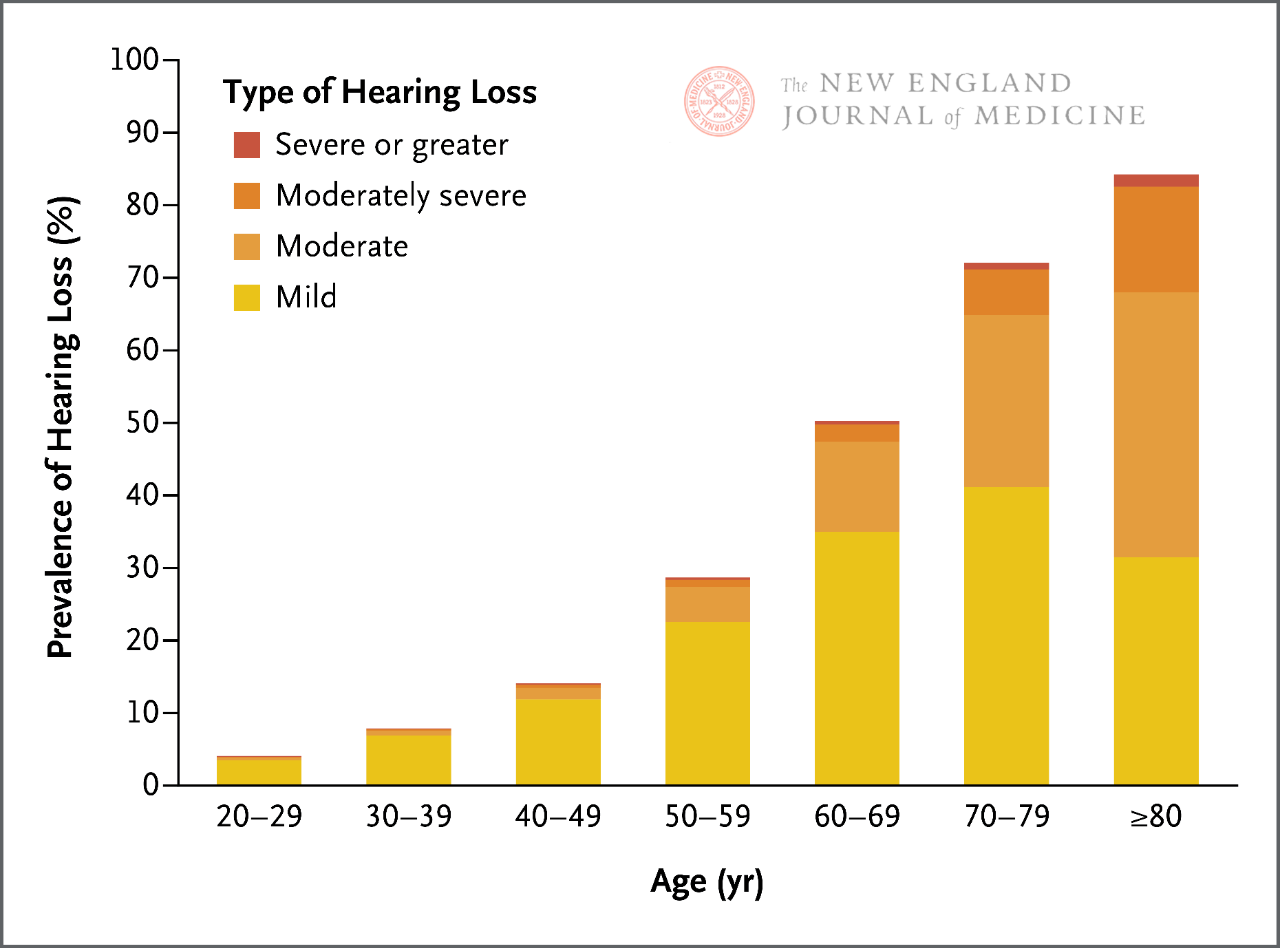
Po vstupu do dospělosti se lidský sluch postupně zhoršuje. Na každých 10 let se výskyt ztráty sluchu téměř zdvojnásobí a dvě třetiny dospělých ve věku ≥ 60 let trpí nějakou formou klinicky významné ztráty sluchu. Existuje korelace mezi ztrátou sluchu a poruchami komunikace, kognitivním poklesem, demencí, zvýšenými náklady na lékařskou péči a dalšími nepříznivými zdravotními následky.
Každý člověk postupně v průběhu svého života zažívá ztrátu sluchu související s věkem. Lidské sluchové schopnosti závisí na tom, zda vnitřní ucho (hlemýžď) dokáže přesně kódovat zvuk do nervových signálů (které jsou následně zpracovány a dekódovány do významu mozkovou kůrou). Jakékoli patologické změny v dráze od ucha do mozku mohou mít nepříznivé účinky na sluch, ale nejčastější příčinou je ztráta sluchu související s věkem, která se týká hlemýždě.
Charakteristickým znakem ztráty sluchu související s věkem je postupná ztráta vláskových buněk vnitřního ucha, které jsou zodpovědné za kódování zvuku do nervových signálů. Na rozdíl od jiných buněk v těle se vláskové buňky ve vnitřním uchu nemohou regenerovat. V důsledku kumulativních účinků různých etiologií se tyto buňky postupně ztrácejí v průběhu života člověka. Mezi nejdůležitější rizikové faktory ztráty sluchu související s věkem patří vyšší věk, světlejší barva pleti (což je ukazatelem kochleární pigmentace, protože melanin má ochranný účinek na kochleu), maskulinita a vystavení hluku. Mezi další rizikové faktory patří rizikové faktory kardiovaskulárních onemocnění, jako je cukrovka, kouření a hypertenze, které mohou vést k mikrovaskulárnímu poškození kochleárních cév.
Lidský sluch se s vstupem do dospělosti postupně zhoršuje, zejména pokud jde o slyšení vysokofrekvenčních zvuků. Výskyt klinicky významné ztráty sluchu se s věkem zvyšuje a na každých 10 let věku se výskyt ztráty sluchu téměř zdvojnásobí. Dvě třetiny dospělých ve věku ≥ 60 let proto trpí nějakou formou klinicky významné ztráty sluchu.
Epidemiologické studie prokázaly korelaci mezi ztrátou sluchu a komunikačními bariérami, kognitivním poklesem, demencí, zvýšenými náklady na lékařskou péči a dalšími nepříznivými zdravotními následky. V posledním desetiletí se výzkum zaměřil zejména na dopad ztráty sluchu na kognitivní pokles a demenci. Na základě těchto důkazů dospěla komise Lancet pro demenci v roce 2020 k závěru, že ztráta sluchu ve středním a starším věku je největším potenciálně modifikovatelným rizikovým faktorem pro rozvoj demence a představuje 8 % všech případů demence. Spekuluje se, že hlavním mechanismem, kterým ztráta sluchu zvyšuje kognitivní pokles a riziko demence, jsou nepříznivé účinky ztráty sluchu a nedostatečného sluchového kódování na kognitivní zátěž, atrofii mozku a sociální izolaci.
Věkem podmíněná ztráta sluchu se postupně a nenápadně projevuje na obou uších v průběhu času, bez jasných spouštěcích událostí. Ovlivní slyšitelnost a jasnost zvuku, stejně jako každodenní komunikační zážitek lidí. Lidé trpící lehkou ztrátou sluchu si často neuvědomují, že se jejich sluch zhoršuje, a místo toho se domnívají, že jejich sluchové potíže jsou způsobeny vnějšími faktory, jako je nejasná řeč a hluk v pozadí. Lidé s těžkou ztrátou sluchu si postupně všimnou problémů se srozumitelností řeči i v tichém prostředí, zatímco při rozhovoru v hlučném prostředí se budou cítit vyčerpaní, protože ke zpracování utlumených řečových signálů je zapotřebí většího kognitivního úsilí. Obvykle nejlépe rozumí pacientovým sluchovým potížím rodinní příslušníci.
Při hodnocení problémů se sluchem pacienta je důležité si uvědomit, že vnímání sluchu u člověka závisí na čtyřech faktorech: kvalitě přicházejícího zvuku (například útlum řečových signálů v místnostech s hlukem v pozadí nebo ozvěnami), mechanickém procesu přenosu zvuku přes střední ucho do hlemýždě (tj. vodivý sluch), přeměně zvukových signálů na nervové elektrické signály hlemýžděm a jejich přenosu do mozku (tj. senzorineurální sluch) a dekódování nervových signálů do významu mozkovou kůrou (tj. centrální sluchové zpracování). Když pacient objeví problémy se sluchem, příčinou může být kterákoli ze čtyř výše uvedených částí a v mnoha případech je již postižena více než jedna část, než se problém se sluchem projeví.
Účelem předběžného klinického vyšetření je posoudit, zda pacient trpí snadno léčitelnou vodivou ztrátou sluchu nebo jinými formami ztráty sluchu, které mohou vyžadovat další vyšetření otorinolaryngologem. Mezi vodivé ztráty sluchu, které mohou léčit rodinní lékaři, patří zánět středního ucha a cerumenová embolie, které lze určit na základě anamnézy (například akutní nástup doprovázený bolestí ucha a plnost ucha doprovázená infekcí horních cest dýchacích) nebo otoskopického vyšetření (například úplná cerumenová embolie ve zvukovodu). Mezi doprovodné příznaky a projevy ztráty sluchu, které vyžadují další vyšetření nebo konzultaci otorinolaryngologem, patří výtok z ucha, abnormální otoskopie, přetrvávající tinnitus, závratě, fluktuace nebo asymetrie sluchu nebo náhlá ztráta sluchu bez vodivých příčin (například výpotek ve středním uchu).
Náhlá senzorineurální ztráta sluchu je jednou z mála ztrát sluchu, které vyžadují urgentní vyšetření otorinolaryngologem (nejlépe do 3 dnů od nástupu), protože včasná diagnóza a použití glukokortikoidů může zvýšit šance na zotavení sluchu. Náhlá senzorineurální ztráta sluchu je relativně vzácná, s roční incidencí 1/10 000, nejčastěji u dospělých ve věku 40 let a starších. Ve srovnání s jednostrannou ztrátou sluchu způsobenou převodními příčinami pacienti s náhlou senzorineurální ztrátou sluchu obvykle uvádějí akutní, bezbolestnou ztrátu sluchu na jednom uchu, která vede k téměř úplné neschopnosti slyšet nebo rozumět řeči ostatních.
V současné době existuje několik metod screeningu ztráty sluchu u lůžka pacienta, včetně testů šeptání a testů kroucení prstů. Citlivost a specificita těchto testovacích metod se však značně liší a jejich účinnost může být omezena v závislosti na pravděpodobnosti ztráty sluchu související s věkem u pacientů. Je obzvláště důležité poznamenat, že s postupným snižováním sluchu v průběhu života (obrázek 1) lze bez ohledu na výsledky screeningu na základě věku, symptomů naznačujících ztrátu sluchu a žádných dalších klinických důvodů usoudit, že pacient má určitý stupeň ztráty sluchu související s věkem.
Potvrďte a vyhodnoťte ztrátu sluchu a odešlete pacienta k audiologovi. Během procesu posouzení sluchu lékař používá kalibrovaný audiometr ve zvukotěsné místnosti k otestování sluchu pacienta. Posuďte minimální intenzitu zvuku (tj. práh sluchu), kterou pacient spolehlivě detekuje v decibelech v rozsahu 125-8000 Hz. Nízký práh sluchu indikuje dobrý sluch. U dětí a mladých dospělých je práh sluchu pro všechny frekvence blízký 0 dB, ale s rostoucím věkem se sluch postupně snižuje a práh sluchu postupně zvyšuje, zejména u vysokofrekvenčních zvuků. Světová zdravotnická organizace klasifikuje sluch na základě průměrného prahu sluchu osoby na nejdůležitějších zvukových frekvencích pro řeč (500, 1000, 2000 a 4000 Hz), známého jako čtyřfrekvenční průměr čistého tónu [PTA4]. Lékaři nebo pacienti mohou pochopit dopad úrovně sluchu pacienta na funkci a vhodné strategie léčby na základě PTA4. Další testy prováděné během sluchových testů, jako jsou testy kostního vedení sluchu a porozumění řeči, mohou také pomoci rozlišit, zda příčinou ztráty sluchu může být převodní ztráta sluchu nebo ztráta sluchu způsobená centrálním sluchovým zpracováním, a poskytnout vodítko pro vhodné plány rehabilitace sluchu.
Hlavním klinickým základem pro řešení ztráty sluchu související s věkem je zlepšení dostupnosti řeči a dalších zvuků ve sluchovém prostředí (jako je hudba a zvukové alarmy) s cílem podpořit efektivní komunikaci, účast na každodenních aktivitách a bezpečnost. V současné době neexistuje žádná regenerační terapie pro ztrátu sluchu související s věkem. Léčba tohoto onemocnění se zaměřuje především na ochranu sluchu, přijetí komunikačních strategií pro optimalizaci kvality příchozích sluchových signálů (mimo konkurenční hluk v pozadí) a používání sluchadel, kochleárních implantátů a dalších sluchových technologií. Míra používání sluchadel nebo kochleárních implantátů v populaci příjemců (určená sluchem) je stále velmi nízká.
Strategie ochrany sluchu se zaměřují na snížení expozice hluku tím, že se posluchač drží dál od zdroje zvuku nebo snižuje jeho hlasitost, a v případě potřeby také používá chrániče sluchu (například špunty do uší). Komunikační strategie zahrnují povzbuzování lidí k osobním rozhovorům, udržování odstupu od sebe během rozhovorů a snižování hluku v pozadí. Při osobní komunikaci může posluchač přijímat jasnější sluchové signály a také vidět výrazy obličeje a pohyby rtů mluvčího, což pomáhá centrálnímu nervovému systému dekódovat řečové signály.
Naslouchadla zůstávají hlavní intervenční metodou pro léčbu ztráty sluchu související s věkem. Naslouchadla mohou zesilovat zvuk a pokročilejší naslouchadla mohou také zlepšit poměr signálu k šumu požadovaného cílového zvuku pomocí směrových mikrofonů a digitálního zpracování signálu, což je klíčové pro zlepšení komunikace v hlučném prostředí.
Volně prodejné sluchadla jsou vhodná pro dospělé s mírnou až středně těžkou ztrátou sluchu. Hodnota PTA4 je obecně nižší než 60 dB a tato populace tvoří 90 % až 95 % všech pacientů se ztrátou sluchu. Ve srovnání s tím mají sluchadla na předpis vyšší hladinu zvukového výkonu a jsou vhodná pro dospělé s těžší ztrátou sluchu, ale lze je získat pouze od odborníků na sluch. Jakmile trh dozraje, očekává se, že cena volně prodejných sluchadel bude srovnatelná s cenou vysoce kvalitních bezdrátových špuntů do uší. Vzhledem k tomu, že se výkon sluchadel stane běžnou součástí bezdrátových sluchátek, volně prodejná sluchadla se od bezdrátových špuntů nakonec nebudou lišit.
Pokud je ztráta sluchu závažná (hodnota PTA4 obvykle ≥ 60 dB) a je i po používání sluchadel stále obtížné rozumět ostatním, může být akceptována operace kochleárního implantátu. Kochleární implantáty jsou nervové protetické pomůcky, které kódují zvuk a přímo stimulují kochleární nervy. Implantuje je otorinolaryngolog během ambulantní operace, která trvá přibližně 2 hodiny. Po implantaci potřebují pacienti 6–12 měsíců, aby se adaptovali na sluch dosažený pomocí kochleárních implantátů a vnímali nervovou elektrickou stimulaci jako smysluplný jazyk a zvuk.
Čas zveřejnění: 25. května 2024